Для кого: широкая аудитория (прежде всего женщины), нутрициологи.
Тип докательств: систематические обзоры и мета‑анализы, крупные когортные исследования PubMed, данные международных профессиональных ассоциаций и официальных рекомендаций по ведению беременных с COVID‑19
Дадали Чат
Консультации по нутрициологии на базе знаний профессора Дадали
Получите научно-обоснованные рекомендации в чате, где работают как живые специалисты, так
и интеллектуальный бот, обученный на лекциях профессора Владимира Абдулаевича Дадали
Главное из статьи за 30 секунд
- Беременность — самостоятельный фактор риска тяжёлого течения COVID-19: шанс попасть в реанимацию возрастает почти в 4 раза по сравнению с небеременными женщинами того же возраста.
- Вирус SARS-CoV-2 способен проникать в мозг плода уже в 1–2-м триместрах, вызывая кортикальные кровоизлияния, нарушение целостности эндотелия сосудов и воспалительную инфильтрацию.
- COVID-19 в 3-м триместре втрое повышает риск преждевременных родов; перенесённая во время беременности инфекция связана с умеренным, но статистически значимым повышением риска нейроразвивающих нарушений у детей к трёхлетнему возрасту.
- Вертикальная (от матери к плоду) передача вируса происходит редко — около 2% случаев — и не означает автоматически тяжёлый исход для новорождённого.
- Чтобы минимизировать риск заражения, всем беременным женщинам следует строго соблюдать меры предосторожности, предназначенные для всех категорий пациентов. Высокая температура может оказаться губительной для малыша, а лекарства, спасающие жизнь матери, могут давать эмбриотоксические эффекты.
- Грудное вскармливание при COVID-19 не противопоказано: обнаружить реплицирующийся вирус в молоке не удавалось, зато защитные антитела в нём присутствуют.
Опасен ли коронавирус для беременных?
Когда на самом деле начинается забота о здоровье ребёнка?
О своем ребенке нужно начинать заботиться тогда, когда он еще не рожден.

Владимир Абдулаевич Дадали
Доктор химических наук, биохимик, академик, основоположник современной нутрициологии в России.
Вопрос не риторический. В самом начале пандемии многие акушеры успокаивали пациенток: мол, беременность не отягощает течение COVID-19. Реальность оказалась сложнее. Беременные женщины обладают физиологически изменённым иммунным ответом (сдвиг в сторону регуляторных механизмов, необходимых для толерантности к плоду), смещённой диафрагмой и сниженным объёмом лёгких — всё это создаёт условия для более тяжёлого течения любой респираторной инфекции. Мета-анализ 137 исследований показал: риск смерти от COVID-19 у беременных более чем в 7 раз выше, чем у небеременных женщин аналогичного возраста.
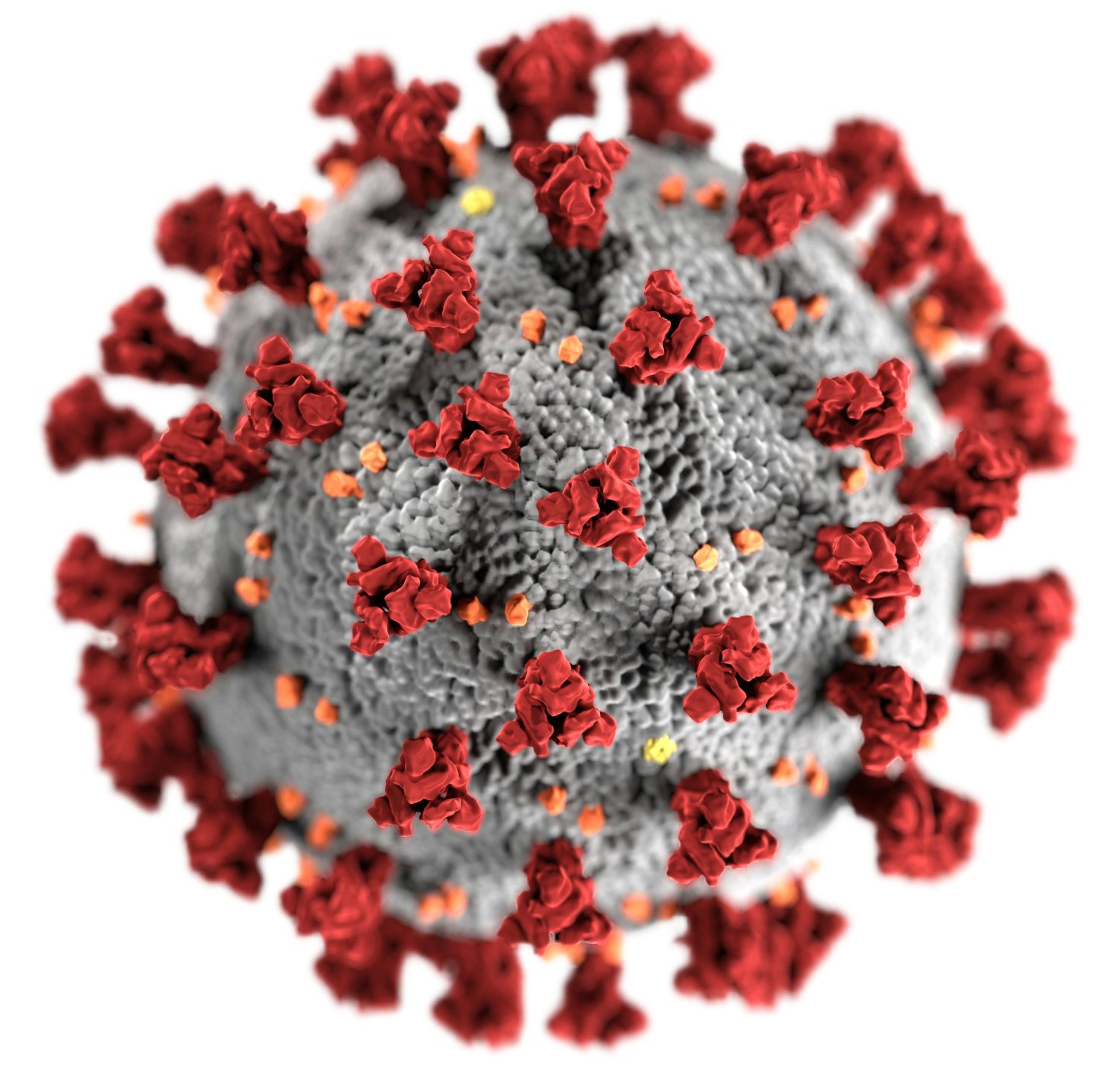
SARS-CoV-2
Эта иллюстрация, созданная в Центрах по контролю и профилактике заболеваний США (CDC), показывает ультраструктурную морфологию, характерную для коронавирусов. Обратите внимание на шипы на наружной поверхности вируса: при электронно микроскопическом рассмотрении они создают вид «короны» вокруг вириона. Новый коронавирус, получивший название «коронавирус тяжёлого острого респираторного синдрома 2» (SARS-CoV-2), был идентифицирован как причина вспышки респираторного заболевания, впервые зарегистрированной в Ухане (Китай) в 2019 году. Заболевание, вызываемое этим вирусом, получило название «коронавирусная инфекция 2019 года» (COVID-19).
Риски для матери
Данные из более чем 12 стран (свыше 13 000 беременных) демонстрируют весомую доказательную базу:
- Госпитализация в ОРИТ — вероятность почти в 4 раза выше (RR 3,81; 95% ДИ 2,03–7,17).
- Механическая вентиляция лёгких — риск возрастает в 15 раз (RR 15,23).
- Тромбоэмболические осложнения — в 5 раз чаще, чем у небеременных; это принципиально, поскольку при беременности и без того повышен риск тромбоза.
- Пневмония — риск развития выше в 23 раза.
- Преэклампсия — на 42% выше, чем у беременных без COVID-19; по-видимому, это связано с тем, что SARS-CoV-2 подавляет активность рецептора ACE2, нарушая регуляцию ренин-ангиотензиновой системы, которая критична для нормального давления в сосудах плаценты.
К факторам особого риска тяжёлого течения относятся: возраст старше 35 лет; сахарный диабет 2-го типа; группа крови, отличная от O; сердечно-сосудистая патология; избыточная масса тела и ожирение; артериальная гипертензия; хронические заболевания легких. Среди госпитализированных в ОРИТ смертность достигала 42%.
Риски для беременности и плода
Плод находится в уязвимом положении по нескольким причинам: он не может самостоятельно формировать полноценный иммунный ответ, его мозг и сосудистая система ещё только строятся, а воспалительные цитокины матери свободно проникают через плаценту. Среди задокументированных последствий:
- Преждевременные роды — в целом OR 2,08; при заболевании в 3-м триместре OR достигает 3,16.
- Низкая масса тела при рождении — у 9,2% новорождённых.
- Задержка внутриутробного развития (ЗВУР) — описана в ряде когортных наблюдений.
- Мёртворождение — частота выше, чем в популяционном контроле.
- Патология плаценты — нарушение плодового сосудистого кровотока (фетальная васкулярная мальперфузия) у 53,8% плацент при остром COVID-19 против 13,2% в контроле.
- Нейроразвивающие расстройства у детей к 3 годам жизни — скорректированный OR 1,29; при заражении в 3-м триместре OR 1,36; у мальчиков OR 1,43.
Эти значения означают, что относительный риск немного выше, чем в общей популяции, но остаётся умеренным: большинство детей, чьи матери перенесли COVID‑19 во время беременности, развиваются в пределах нормы. При этом на уровне популяции даже такое повышение риска важно и требует более внимательного наблюдения за «пандемийными» детьми. - Кортикальные кровоизлияния в мозге плода (подробнее — в разделе о 1-м триместре).
Когда нужна срочная медицинская помощь
Незамедлительно обратитесь за помощью, если у Вас появились:
- одышка в покое или частота дыхания более 20–22 в минуту;
- SpO₂ (сатурация) ниже 95% по пульсоксиметру;
- боль или давление в грудной клетке;
- спутанность сознания, выраженная слабость;
- температура выше 39°C, не поддающаяся снижению препаратами;
- снижение или прекращение шевелений плода;
- любые признаки преждевременных родов (схваткообразные боли, выделения из влагалища).
Эти симптомы — не повод для самолечения или ожидания: при COVID-19 у беременных ухудшение может происходить быстро.
Течение COVID-19 при беременности
Клиническая картина в целом та же, что и вне беременности: сухой кашель, повышение температуры, слабость, потеря обоняния и вкуса, миалгия. Однако тяжёлые формы у беременных возникают чаще, а скорость декомпенсации может быть выше из-за анатомических и иммунологических особенностей. Особенности клинического течения существенно зависят от срока гестации.
Коронавирус в 1-м триместре
Первый триместр — период органогенеза и, в частности, закладки и первичного формирования нервной системы. Именно в это время закладываются структуры, которые определят интеллектуальное и неврологическое будущее ребёнка.
Ключевое открытие о мозге плода
В 2023 году в журнале Brain (Oxford Academic) была опубликована работа, которая не вошла в основные новостные ленты, но имеет огромное значение. Британские учёные проанализировали 661 образец мозговой ткани плодов 9–22-й недели гестации, полученных во время пандемии (июль 2020 — апрель 2022 года), и сравнили их с 300 допандемическими образцами. Результат оказался тревожным: точечные кортикальные кровоизлияния обнаружены у 26 из 661 эмбриона «ковидного» периода — против 2 из 300 в допандемической выборке. Иными словами, частота геморрагических изменений возросла приблизительно в 6 раз — и это усреднённая цифра по всей популяции, включая матерей, которые вовсе не болели.
Что было найдено в мозге плодов с кровоизлияниями:
- Вирус SARS–CoV-2 — обнаружен во всех изученных геморрагических образцах; наиболее концентрирован в хороидном сплетении (сосудистое сплетение желудочков мозга, ключевой источник спинномозговой жидкости), реже — в нейронах коры и клетках-предшественниках.
- Нарушение целостности эндотелия: снижение экспрессии клаудина-5 — белка плотных контактов, формирующих гематоэнцефалический барьер.
- Нейровоспаление: инфильтрация CD68-позитивных макрофагов и s100a9-позитивных моноцитов в паренхиму коры.
Хороидное сплетение уязвимо потому, что клетки его эпителия экспрессируют ACE2 — основной рецептор для проникновения SARS-CoV-2 — в существенно более высоких концентрациях, чем большинство других тканей плода. Именно через хороидное сплетение вирус, по всей видимости, достигает развивающейся коры.
Важная оговорка: было ли материнское заболевание COVID-19 подтверждено лабораторно — неизвестно, поскольку ткани поступали от прерванных беременностей. Тем не менее корреляция между пиками заболеваемости COVID-19 в Великобритании и частотой геморрагических образцов статистически значима.
Риск самопроизвольного выкидыша при COVID-19 в 1-м триместре также документирован. В когорте из 68 485 беременных доля выкидышей у COVID-положительных составила 5,4% против 3,8% в допандемическом контроле (P < 0,01). Более детальный анализ техасской когорты (более 26 000 беременностей) показал, что как лёгкое, так и среднетяжёлое/тяжёлое течение COVID-19 в 1-м триместре ассоциируется с выкидышем с aOR 2,31 и 2,45 соответственно. Некоторые мета-анализы указывают на гетерогенность данных и не подтверждают связи — это требует осторожности в интерпретации, однако не отменяет клинической бдительности.
Практический вывод: в 1-м триместре центральная нервная система плода находится в максимальной уязвимости к любым материнским инфекциям и провоспалительным стимулам. COVID-19 — не исключение; данные о кортикальных кровоизлияниях требуют долгосрочного мониторинга неврологического развития детей, рождённых от матерей, перенёсших инфекцию на ранних сроках.
Коронавирус во 2-м триместре
Второй триместр обычно переносится легче: основной риск выкидыша позади, плод жизнеспособен в нейроразвивающем отношении, иммунный статус матери несколько стабилизируется. COVID-19 во 2-м триместре не ассоциируется со значимым ростом преждевременных родов, однако ряд рисков сохраняется:
- ЗВУР — задержка роста, связанная с нарушением плацентарного кровообращения, может манифестировать именно в этот период.
- Кортикальные кровоизлияния — работа Massimo et al. включала плоды 8–22-й недели, часть геморрагических образцов относилась к раннему 2-му триместру.
- Материнские осложнения (тромбоз, пневмония) по-прежнему актуальны.
Доказательная база для 2-го триместра наименее полна по сравнению с 1-м и 3-м — отчасти потому, что именно тяжёлый 3-й триместр генерировал наибольшее число госпитализаций и, следовательно, наибольший объём данных.
Коронавирус в 3-м триместре
3-й триместр — наиболее изученный и наиболее клинически опасный период в контексте коронавирусной инфекции при беременности.
- Преждевременные роды: OR 3,16 (95% ДИ 1,36–7,29) именно для 3-го триместра — наиболее высокий показатель по сравнению с другими сроками. Вероятный механизм: гипоксия матери и выброс провоспалительных цитокинов активируют каскад родовой деятельности досрочно.
- Тяжёлое материнское течение: у беременных в 3-м триместре чаще регистрируют пневмонию с потребностью в ИВЛ; физиологически это объясняется максимальным смещением диафрагмы и снижением функционального остаточного объёма лёгких.
- Нейроразвитие ребёнка: ретроспективное когортное исследование Massachusetts General Brigham (18 124 родов, 861 из которых — у женщин с COVID-19) показало, что инфекция в 3-м триместре ассоциирована с наиболее выраженным ростом нейроразвивающих диагнозов у детей к 3 годам (aOR 1,36 для общей выборки; aOR 1,43 у мальчиков).
- Патология плаценты: при остром COVID-19 непосредственно перед родами фетальная васкулярная мальперфузия выявлялась в 53,8% плацент против 13,2% в группе контроля — это прямо влияет на кровоснабжение плода в критический период.
- Кесарево сечение производится чаще не только по медицинским показаниям, но и по причине ятрогенного досрочного родовозбуждения на фоне ухудшения состояния матери.
Грудное вскармливание
Вопрос о грудном вскармливании при COVID-19 принципиален, и ответ на него в целом оптимистичен. Системный обзор 82 исследований установил: реплицирующийся (инфекционно-активный) вирус в грудном молоке не обнаруживался, хотя вирусная РНК регистрировалась в части образцов. При этом молоко содержит секреторный IgA и IgG к SARS-CoV-2, то есть обеспечивает пассивную иммунную защиту новорождённого.
Практические рекомендации при кормлении грудью на фоне COVID-19:
- Тщательная гигиена рук и ношение маски при кормлении — основная мера профилактики.
- Сцеживание молока с последующим кормлением из бутылочки — допустимая альтернатива при тяжёлом состоянии матери.
Лечение COVID-19 при беременности
Лечение COVID-19 у беременных — исключительно задача врача. Большинство клинических испытаний противовирусных и противовоспалительных препаратов изначально не включали беременных женщин, поэтому доказательная база по безопасности многих средств ограничена. Любая терапия подбирается строго индивидуально — с учётом срока беременности, тяжести течения и сопутствующих рисков.

«Как выявили последние исследования, вирус имеет в своём геноме фрагмент, похожий на генотип ВИЧ-инфекции, видимо, поэтому он способен поражать собственные иммунные клетки заразившегося, вызывая лейкопению (лимфопению), в связи с чем иммунная система данного человека практически полностью блокируется, приближаясь к критически низкой активности».
— Л.А. Алексеева, невролог, иммунолог с опытом более 30 лет
Клубный курс
Раскрой скрытый потенциал своей иммунной системы
Поддерживай здоровье природными средствами быстро и эффективно, наблюдая и повторяя за гуру оздоровления
Если заболевание протекает в лёгкой форме, основа поддерживающей помощи — это:
- Достаточный питьевой режим. Потеря жидкости при лихорадке и учащённом дыхании у беременных особенно значима: обезвоживание снижает объём амниотической жидкости и ухудшает плацентарный кровоток. Ориентир — не менее 2–2,5 л жидкости в сутки (при отсутствии противопоказаний со стороны почек или сердца).
- Контроль температуры. Длительная гипертермия — особенно в 1-м триместре — повышает риск пороков нервной трубки и других нарушений развития. Жаропонижающее средство — только по рекомендации врача.
- Постельный или полупостельный режим при выраженном недомогании; умеренная активность при лёгком течении — по самочувствию.
- Пульсоксиметрия, если есть прибор: снижение сатурации ниже 95% — повод для экстренного обращения к врачу.
- Мониторинг шевелений плода: если ребёнок двигается заметно реже обычного — немедленно сообщите акушеру.
При среднетяжёлом и тяжёлом течении необходима госпитализация с медицинским наблюдением, кислородной поддержкой и ежедневным контролем состояния плода. Вопрос о тактике ведения беременности в таких случаях решается командой специалистов.
Профилактика: что реально снижает риски
Когда начинать приём витаминов и минералов?
Я участвовал в заседании Государственной Думы, и там было официально признано, что у нас постоянный дефицит витаминов и минералов, тех или иных — есть цифры. Когда задают вопрос: «Когда все это принимать?», ответ один: все это должно поступать в организм ДО ЗАЧАТИЯ. Мы привыкли — потом, когда уже начались неприятности, появились болезни, и вот тогда начинаем думать, что бы принимать. А на самом деле об этом нужно думать всем женщинам еще до беременности: чем будущая мама будет обеспечивать сначала плод, а потом ребенка. Вот тогда мы можем говорить о полноценном здоровье, в не решать проблему, когда уже все осталось позади.

Владимир Абдулаевич Дадали
Доктор химических наук, биохимик, академик, основоположник современной нутрициологии в России.
Для беременных — ввиду повышенного риска тяжёлого течения — профилактика важнее, чем для большинства других групп. Меры, которые работают:
- Гигиена рук — мытьё с мылом не менее 20 секунд или обработка антисептиком после контакта с любыми поверхностями в общественных местах; не прикасаться к лицу, глазам и носу вне дома.
- Проветривание помещений. SARS-CoV-2 передаётся преимущественно воздушно-капельным и аэрозольным путём; регулярное проветривание снижает концентрацию вирусных аэрозолей в закрытых пространствах.
- Избегание многолюдных закрытых помещений в периоды высокой заболеваемости — особенно в 1-м и 3-м триместрах.
- Дистанционный формат взаимодействия (видеозвонки вместо личных встреч) при контакте с людьми, у которых есть симптомы ОРВИ.
- Поддержание иммунного статуса. Достаточный уровень витаминов и минералов, полноценный белковый рацион, качественный сон, умеренная физическая активность и др. — факторы, влияющие на адекватный иммунный ответ. Корректировать дефициты лучше заблаговременно, до болезни, и только под контролем анализов.
Своевременное обращение к врачу при первых симптомах — не ждать «само пройдёт»: при COVID-19 у беременных ухудшение может быть быстрым.
FAQ и мифы
Передаётся ли вирус плоду?
Да, но редко. Вертикальная передача SARS-CoV-2 (от матери к плоду через плаценту, пуповину или другими путями) подтверждена, но частота её составляет около 2% случаев. Плацента обладает барьерными механизмами: экспрессия ACE2 ориентирована преимущественно «вовнутрь» от материнской крови, а ко-рецептор TMPRSS2, необходимый для проникновения вируса в клетку, практически отсутствует в трофобласте. Именно поэтому, несмотря на системное материнское воспаление, большинство новорождённых не имеют лабораторно подтверждённой инфекции.
Тем не менее «редко» — не «никогда». Вирус обнаруживался в плаценте, пуповине и амниотических оболочках; у 26 плодов из 661 в «ковидный» сезон — в развивающемся мозге. Разница между «вертикальной передачей вируса» (документированная инфекция плода) и «воздействием на плод» (воспаление, нейровоспаление, гипоксия без прямого инфицирования) принципиальна: последнее значимо чаще и потенциально опаснее в отношении нейроразвития.
Нужно ли «поднимать иммунитет» препаратами?
Нет. Иммунная система беременных целенаправленно переключена в режим иммунной толерантности, необходимый для сохранения плода, — это не дефицит, а физиологическая программа. «Иммуностимуляторы», продаваемые в аптеках, в рандомизированных исследованиях не продемонстрировали клинической эффективности при COVID-19 у беременных. Ряд из них (например, синтетические иммуномодуляторы) вовсе не изучались в беременности и потенциально небезопасны. Гораздо разумнее не «стимулировать» иммунитет, а поддерживать его естественными средствами.
Опасна ли температура при беременности и чем её снижать?
Длительная гипертермия (особенно выше 38,5 °C) в 1‑м триместре действительно ассоциируется с повышенным риском пороков нервной трубки и других нарушений развития плода. При COVID‑19 температура может держаться несколько дней подряд, поэтому важно не «терпеть» её неделями, а вовремя обсудить тактику с врачом.
Конкретный выбор жаропонижающих средств и процедур, а также необходимость их назначения при беременности всегда должен определять лечащий врач. Самолечение здесь особенно нежелательно: одни и те же препараты могут быть допустимы на одном сроке и нежелательны на другом, плюс учитываются сопутствующие заболевания и индивидуальные риски.
Если температура держится, общее состояние ухудшается или появляются тревожные симптомы (одышка, боли в груди, снижение шевелений плода), это повод не экспериментировать, а срочно связаться с врачом. В рамках нутрициологического подхода можно говорить только о поддерживающих мерах — достаточном питьевом режиме, отдыхе, обеспечении в помещении чистого воздуха.
Можно ли вакцинироваться во время беременности?
В инструкции к вакцине «Гам‑КОВИД‑Вак» указано, что во время беременности её применяют только в тех случаях, когда ожидаемая польза для матери превышает потенциальный риск для плода, начиная с 22‑й недели беременности. Решение о вакцинации всегда принимается индивидуально — совместно с врачом, с учётом возраста, сопутствующих заболеваний, перенесённых осложнений и текущего состояния беременной.
Заключение
COVID‑19 при беременности — не просто «одна из простуд». Это инфекция, которая затрагивает сразу двух пациентов: будущую маму и её ещё не рождённого ребёнка. Риски неодинаковы в разных триместрах, но полностью не исчезают ни на одном сроке. Данные о кортикальных кровоизлияниях в мозге плодов в период пандемии и о более высокой частоте нейроразвивающих диагнозов у детей к трёхлетнему возрасту у матерей, перенёсших COVID‑19 во время беременности, — серьёзный сигнал для внимательного долгосрочного наблюдения за такими детьми.
Если Вы беременны и контактировали с заболевшим или уже заболели, важны не «волшебные таблетки», а последовательные, продуманные действия:
- как можно раньше сообщить об этом своему врачу, даже если симптомы кажутся лёгкими;
- внимательно следить за самочувствием и шевелениями плода и при любых тревожных признаках (одышка, выраженная слабость, боли в груди, снижение активности ребёнка) не откладывать обращение за медицинской помощью;
- обсудить с врачом, какие обследования и наблюдение целесообразны именно в Вашем случае — в том числе после выздоровления, чтобы оценить состояние плаценты и развитие плода.
Нутрициологический аспект здесь тоже принципиален: чем лучше ещё до зачатия и во время беременности обеспечены потребности организма в белке, витаминах, минералах, омега‑3 жирных кислотах и других незаменимых веществах, тем выше ресурс адаптации к любой инфекции и тем больше «запас прочности» у плода. Речь не идёт о чудодейственных добавках, которые «защитят от ковида», — речь о базовом условии нормального иммунного ответа и развития нервной системы.
Наука о долгосрочных последствиях COVID‑19 для детей, рождённых в пандемию, только формируется. Мозг ребёнка в утробе — «закрытая лаборатория», и многое из происходившего там во время материнской инфекции мы увидим лишь спустя годы — в поведении, обучаемости, особенностях нервной системы. Поэтому внимательное, не паническое, а системное наблюдение за «пандемийными» детьми — не перестраховка, а разумная, научно обоснованная позиция.
Важно помнить, что избыточный стресс во время беременности сам по себе способен навредить и матери, и ребёнку. COVID‑19 — не повод для паники и самобичевания, а повод относиться к себе бережно: вовремя обращаться к врачу, следить за самочувствием, высыпаться, хорошо питаться и не оставаться один на один со страхами. Спокойное, осознанное внимание к своему здоровью и состоянию малыша работает лучше, чем тревога и бесконечный поиск страшных прогнозов в интернете.
Источники
- Клинические проявления, факторы риска и материнские и перинатальные исходы COVID‑19 при беременности: живой систематический обзор и мета‑анализ. J. Allotey et al. BMJ, 2020, 370, m3320. PubMed, ID 32873575
- Кровоизлияния в кору головного мозга человеческого плода, ассоциированные с инфекцией SARS‑CoV‑2. M. Massimo et al. Brain, 2023, 146(3), 1175–1185. PubMed, ID 36642091
- Связь COVID‑19 во время беременности с преждевременными родами в зависимости от триместра инфицирования: ретроспективное когортное исследование с использованием крупномасштабных данных из социальных сетей. A.Z. Klein et al. J Med Internet Res., 2025, 27, e66097. PubMed, ID 40632790
- Вертикальная передача SARS‑CoV‑2 и неонатальные исходы после материнской инфекции во время беременности. M.H. Kyle et al. Clin Obstet Gynecol., 2022, 65(1), 195–202. PubMed, ID 35045041
- Грудное вскармливание и передача SARS‑CoV‑2 с грудным молоком в период пандемии COVID‑19: что имеет большее значение? Y.-F. He et al. Front Pediatr, 2023, 11, 1253333. PubMed, ID 37744448
- Инфекция SARS‑CoV‑2 как фактор риска преэклампсии и преждевременных родов: роль взаимодействия вирусной инфекции, специфического для беременности иммунного сдвига и эндотелиальной дисфункции в формировании неблагоприятных исходов беременности. A. Celewicz et al. Ann Med, 2023, 55(1), 2197289. PubMed, ID 37074264
- Факторы риска и исходы у беременных с критическим течением COVID‑19: опыт первой и второй волн пандемии. D. Aditianingsih et al. J Crit Care Med (Targu Mures), 2025, 11(1), 54–63. PubMed, ID 40017474
- Факторы риска тяжёлого и критического течения COVID‑19 у беременных женщин. M.G. Berumen-Lechuga et al. J Clin Med, 2023, 12(18), 5812. PubMed, ID 37762753
- Связь инфекции COVID‑19 с самопроизвольными выкидышами: что мы действительно знаем? I. Chrysanthopoulos et al. Diseases, 2023, 11(4), 173. PubMed, ID 38131979
- SARS‑CoV‑2 и патология плаценты: характер нарушений перфузии зависит от срока инфекции во время беременности. S.M. Glynn et al. Am J Surg Pathol., 2021, 46(1), 51–57. PubMed, ID 34310367
- Инфекция COVID‑19 во время беременности и риск ранних и поздних самопроизвольных выкидышей: популяционное парное исследование случай–контроль. Int J Gynaecol Obstet, 2024, 167(3), 1146–1151. R. Karawani et al. PubMed, ID 38993163
- COVID‑19 у беременных женщин: систематический обзор и мета‑анализ риска и распространённости потерь беременности. J.A.C. van Baar et al. Hum Reprod Update, 2024, 30(2), 133–152. PubMed, ID 38016805
- Перенесённая инфекция COVID‑19 как фактор риска ранней потери беременности: результаты когортного исследования COVID‑19 и беременности в Юго‑Восточном Техасе на основе электронных медицинских записей. M.N. Sandoval et al. BMC Med., 2025, 23(1), 274. PubMed, ID 40346585
- Влияние пандемии COVID‑19 на исходы беременности. M. Elsaddig, A. Khalil. Best Pract Res Clin Obstet Gynaecol., 2021, 73, 125–136. PubMed, ID 33832868
- Антитела, индуцированные мРНК‑вакциной против COVID‑19, в грудном молоке человека и их связь с составом микробиоты грудного молока. S. Zhao et al. NPJ Vaccines, 2023, 8(1), 151. PubMed, ID 37798293
- Беременность и COVID‑19: фармакологические аспекты. R. D’Souza et al. Ultrasound Obstet Gynecol, 2021, 57(2), 195–203. PubMed, ID 32959455
- Использование фармакотерапии COVID‑19 во время беременности: данные Международного регистра коронавирусной экспозиции при беременности (IRCEP). W.J. Westhoff et al. Pharmacoepidemiol Drug Saf., 2022, 31(7), 804–809. PubMed, ID 35426202
- Инфекция плаценты SARS‑CoV‑2 без специфической патоморфологической картины: серия из 19 плацент от матерей с положительным тестом на COVID‑19. J.L. Hecht et al. Mod Pathol., 2020, 33(11), 2092–2103. PubMed, ID 32741970
- Гам-КОВИД-Вак: Применение при беременности и кормлении грудью. РЛС, дата обновления: 17.11.2025